Gryssone limfoom (GZL) - ook soms Mediastinale Gryssone limfoom genoem, is 'n baie skaars en aggressiewe subtipe van B-sel nie-Hodgkin limfoom. Aggressief beteken dat dit baie vinnig groei en die potensiaal het om deur jou liggaam te versprei. Dit gebeur wanneer 'n gespesialiseerde tipe witbloedsel genaamd B-sel limfosiete muteer en kankeragtig word.
B-sel limfosiete (B-selle) is 'n belangrike deel van ons immuunstelsel. Hulle ondersteun ander immuunselle om doeltreffend te werk, en maak teenliggaampies om infeksie en siektes te help beveg.
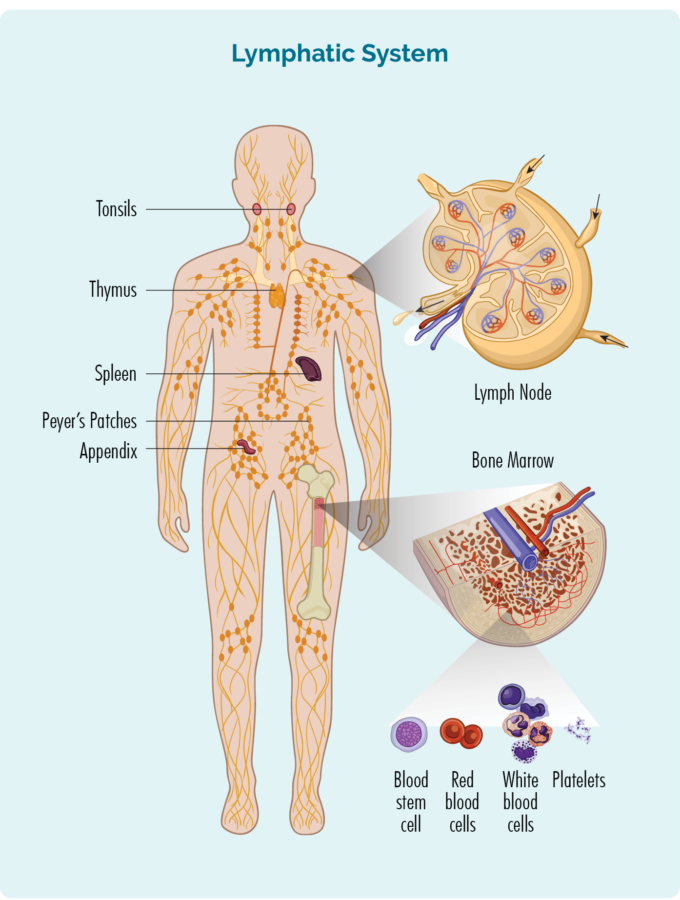
Limfstelsel
Anders as ander bloedselle leef hulle egter gewoonlik nie in ons bloed nie, maar eerder in ons limfatiese stelsel wat ons:
- limfknope
- limfvate en limfvloeistof
- timus
- milt
- limfoïede weefsel (soos Peyer's Patches wat groepe limfosiete in ons ingewande en ander dele van ons liggaam is)
- bylaag
- mangels
Oorsig van Gryssone Limfoom
Gryssone limfoom (GZL) is 'n aggressiewe siekte wat moeilik kan wees om te behandel. Dit kan egter genees word met standaardbehandeling.
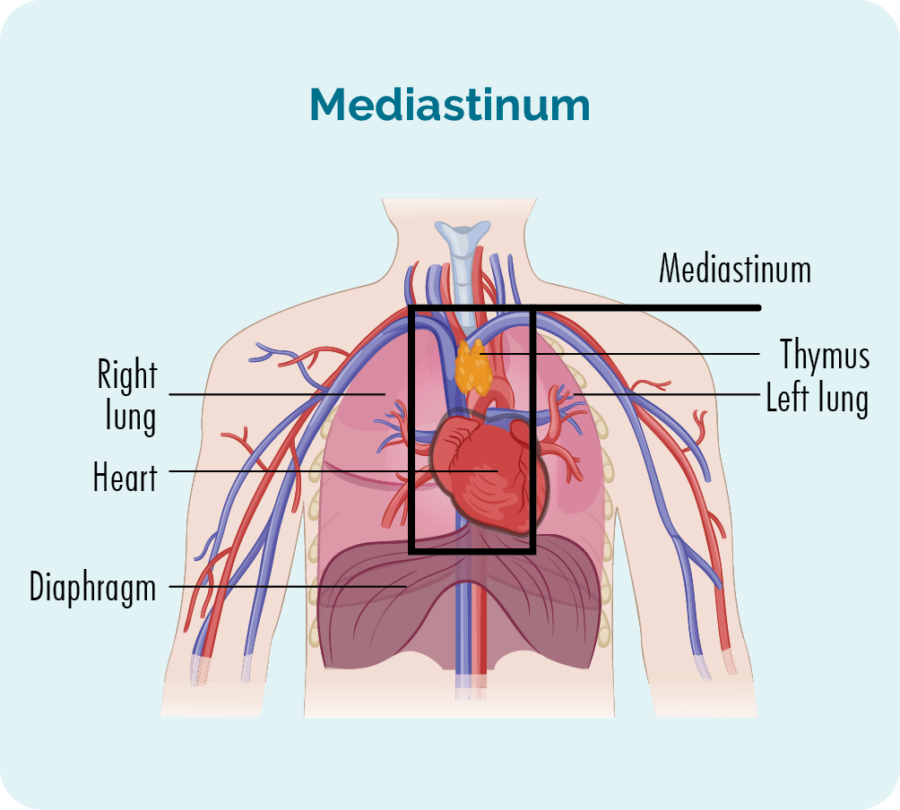
GZL begin in die middel van jou bors in 'n area wat die mediastinum genoem word. Daar word gedink dat die B-selle wat in jou timus (timiese B-selle) woon, veranderinge ondergaan wat hulle kankeragtig maak. Omdat B-selle egter na enige deel van ons liggame kan reis, kan GZL ook na ander dele van jou liggaam versprei.
Die rede waarom dit Grey Zone genoem word, is omdat dit kenmerke van beide Hodgkin en Nie-Hodgkin Limfoom het, wat dit ietwat in die middel van hierdie twee hoofklasse limfoom maak, en moeiliker om akkuraat te diagnoseer.
Wie kry grys sone limfoom?
Gryssone limfoom kan enige iemand van enige ouderdom of ras beïnvloed. Maar dit is meer algemeen by mense tussen die ouderdomme van 20 en 40 jaar oud, en is 'n bietjie meer algemeen by mans as by vroue.
Ons weet nog steeds nie wat die meeste subtipes limfoom veroorsaak nie, en dit is ook waar vir GZL. Daar word gedink dat mense wat 'n infeksie met Epstein-Barr-virus gehad het – die virus wat klierkoors veroorsaak, 'n groter risiko het om GZL te ontwikkel, maar mense wat nie die infeksie gehad het nie, kan ook GZL kry. Dus, hoewel die virus jou risiko kan verhoog, is dit nie die oorsaak van GZL nie. Vir meer inligting oor risikofaktore en oorsake, sien die skakel hieronder.
Simptome van Gryssone Limfoom
Die eerste newe-effekte wat jy mag opmerk, is dikwels 'n knop wat in jou bors opkom ('n gewas wat veroorsaak word deur 'n geswelde timus of limfknope terwyl dit met kankeragtige limfoomselle vul). Jy kan ook:
- sukkel om asem te haal
- raak maklik kortasem
- ervaar veranderinge aan jou stem en klink hees
- voel pyn of druk in jou bors.
Dit gebeur soos die gewas groter word en druk op jou longe of lugweë begin plaas.
Algemene simptome van limfoom
Sommige simptome is algemeen in alle soorte limfoom, so jy kan ook enige van die volgende simptome kry:
Geswelde limfknope wat soos 'n knop onder jou vel lyk of voel, dikwels in jou nek, oksels of lies.
Moegheid – uiterste moegheid word nie verbeter deur rus of slaap nie.
Verlies aan eetlus – wil nie eet nie.
Jeukerige vel.
Bloei of kneusing meer as gewoonlik.
B-simptome.

Diagnose en stadium van Gryssone Limfoom (GZL)
Wanneer jou dokter dink jy kan limfoom hê, sal hulle 'n aantal belangrike toetse reël. Hierdie toetse sal limfoom bevestig of uitsluit as die oorsaak van u simptome.
bloed toetse
Bloedtoetse word geneem wanneer jy probeer om jou limfoom te diagnoseer, maar ook deur jou behandeling om seker te maak jou organe werk behoorlik, en kan die behandeling hanteer.
biopsies
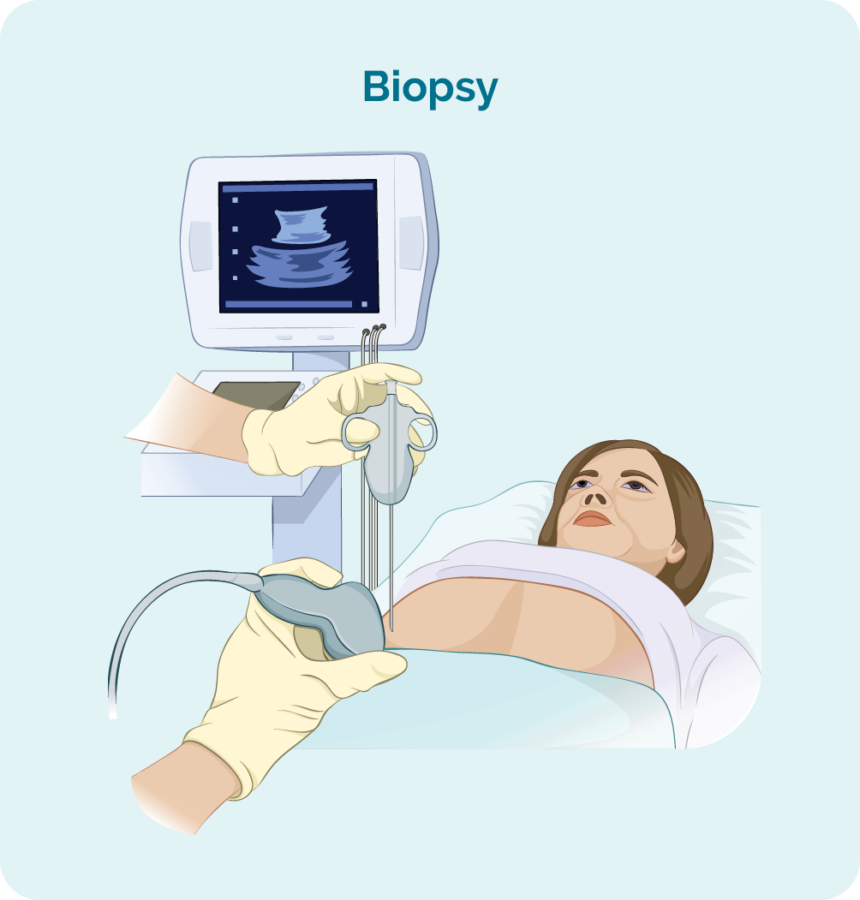
Jy sal 'n biopsie nodig hê om 'n definitiewe diagnose van limfoom te kry. 'n Biopsie is 'n prosedure om 'n gedeelte, of die geheel van 'n aangetaste limfknoop en/of 'n beenmurgmonster te verwyder. Die biopsie word dan deur wetenskaplikes in 'n laboratorium nagegaan om te sien of daar veranderinge is wat die dokter help om GZL te diagnoseer.
Wanneer jy 'n biopsie het, kan jy 'n plaaslike of algemene narkose hê. Dit sal afhang van die tipe biopsie en uit watter deel van jou liggaam dit geneem word. Daar is verskillende tipes biopsies en jy sal dalk meer as een nodig hê om die beste monster te kry.
Kern- of fynnaaldbiopsie
Kern- of fynnaaldbiopsies word geneem om 'n monster van geswelde limfklier of gewas te verwyder om te kyk vir tekens van GZL.
Jou dokter sal gewoonlik 'n plaaslike verdowing gebruik om die area te verdoof sodat jy geen pyn tydens die prosedure voel nie, maar jy sal wakker wees tydens hierdie biopsie. Hulle sal dan 'n naald in die geswelde limfknoop of knop sit en 'n monster weefsel verwyder.
As jou geswelde limfklier of knop diep in jou liggaam is, kan die biopsie gedoen word met behulp van ultraklank of gespesialiseerde x-straal (beelding) leiding.
Jy het dalk 'n algemene narkose hiervoor (wat jou 'n rukkie laat slaap). Jy kan ook daarna 'n paar steke hê.
Kernnaaldbiopsies neem 'n groter monster as 'n fynnaaldbiopsie, so is 'n beter opsie wanneer limfoom probeer diagnoseer word.
Stadium van limfoom
Sodra jy weet jy het Grey Zone Limfoom, sal jou dokter meer toetse wil doen om te sien of die limfoom net in jou mediastinum is, of as dit na ander dele van jou liggaam versprei het. Hierdie toetse word staging genoem.
Ander toetse sal kyk hoe verskil jou limfoomselle van jou normale B-selle en hoe vinnig hulle groei. Dit word gradering genoem.
Klik op die opskrifte hieronder om meer te wete te kom.
Stadiëring verwys na hoeveel van jou liggaam deur jou limfoom geraak word of hoe ver dit versprei het van waar dit die eerste keer begin het.
B-selle kan na enige deel van jou liggaam beweeg. Dit beteken dat limfoomselle (die kankeragtige B-selle) ook na enige deel van jou liggaam kan reis. Jy sal meer toetse moet laat doen om hierdie inligting te vind. Hierdie toetse word verhoogtoetse genoem en wanneer jy resultate kry, sal jy uitvind of jy stadium een (I), stadium twee (II), stadium drie (III) of stadium vier (IV) GZL het.
Jou stadium van GZL sal afhang van:
- Hoeveel areas van jou liggaam het limfoom
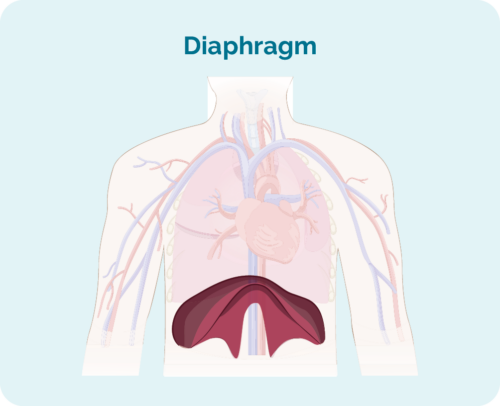
- Waar die limfoom insluit as dit bo, onder of aan beide kante van jou is diafragma ('n groot, koepelvormige spier onder jou ribbekas wat jou bors van jou buik skei)
- Of die limfoom na jou beenmurg of ander organe soos die lewer, longe, vel of been versprei het.
Stadiums I en II word 'vroeë of beperkte stadium' genoem (wat 'n beperkte area van jou liggaam behels).
Stadiums III en IV word 'gevorderde stadium' genoem (meer wydverspreid).
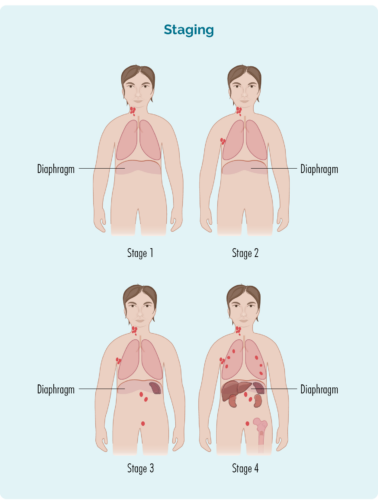
Stadium 1 | een limfklierarea is aangetas, hetsy bo of onder die diafragma |
Stadium 2 | twee of meer limfklierareas word aan dieselfde kant van die diafragma aangetas |
Stadium 3 | ten minste een limfklierarea bo en ten minste een limfklierarea onder die diafragma is aangetas |
Stadium 4 | limfoom is in verskeie limfknope en het versprei na ander dele van die liggaam (bv. bene, longe, lewer) |
Ekstra opvoering inligting
Jou dokter kan ook oor jou stadium praat deur 'n letter, soos A,B, E, X of S. Hierdie letters gee meer inligting oor die simptome wat jy het of hoe jou liggaam deur die limfoom geraak word. Al hierdie inligting help jou dokter om die beste behandelingsplan vir jou te vind.
Brief | Betekenis | Belangrikheid |
A of B |
|
|
E & X |
|
|
S |
|
(Jou milt is 'n orgaan in jou limfatiese stelsel wat jou bloed filtreer en skoonmaak, en is 'n plek waar jou B-selle rus en teenliggaampies maak) |
Toetse vir opvoering
Om uit te vind watter stadium jy het, kan jy gevra word om van die volgende stadiumtoetse te doen:
Computertomografie (CT) scan
Hierdie skanderings neem foto's van die binnekant van jou bors, buik of bekken. Hulle verskaf gedetailleerde prente wat meer inligting verskaf as 'n standaard X-straal.
Positron-emissie tomografie (PET) scan
Dit is 'n skandering wat foto's van die binnekant van jou hele liggaam neem. Jy sal medisyne kry wat kankerselle – soos limfoomselle absorbeer – aan jou gegee word. Die medisyne wat die PET-skandering help om te identifiseer waar die limfoom is en die grootte en vorm deur areas met limfoomselle uit te lig. Hierdie gebiede word soms "warm" genoem.
Lumbale punksie
'n Lumbale punksie is 'n prosedure wat gedoen word om te kyk of die limfoom na jou toe versprei het sentrale senuweestelsel (SSS), wat jou brein, rugmurg en 'n area rondom jou oë insluit. Jy sal baie stil moet bly tydens die prosedure, so babas en kinders kan 'n algemene narkose kry om hulle te laat slaap terwyl die prosedure gedoen word. Die meeste volwassenes sal slegs 'n plaaslike verdowing nodig hê vir die prosedure om die area te verdoof.
Jou dokter sal 'n naald in jou rug steek en 'n bietjie vloeistof uithaal genaamd "serebrale spinale vloeistof" (CSF) van rondom jou rugmurg. CSF is 'n vloeistof wat 'n bietjie optree soos 'n skokbreker vir jou SSS. Dit dra ook verskillende proteïene en infeksiebestrydende immuunselle soos limfosiete om jou brein en rugmurg te beskerm. CSF kan ook help om enige ekstra vloeistof wat jy in jou brein of om jou rugmurg het, te dreineer om swelling in daardie areas te voorkom.
Die CSF-monster sal dan na patologie gestuur word en nagegaan word vir enige tekens van limfoom.
Beenmurgbiopsie
- Beenmurgaspiraat (BMA): hierdie toets neem 'n klein hoeveelheid van die vloeistof wat in die beenmurgspasie voorkom.
- Beenmurg aspiraat trefien (BMAT): hierdie toets neem 'n klein monster van die beenmurgweefsel.

Die monsters word dan na patologie gestuur waar hulle vir tekens van limfoom nagegaan word.
Die proses vir beenmurgbiopsies kan verskil afhangende van waar jy jou behandeling kry, maar sal gewoonlik 'n plaaslike verdowing insluit om die area te verdoof.
In sommige hospitale kan jy ligte sedasie kry wat jou help om te ontspan en kan keer dat jy die prosedure onthou. Baie mense het dit egter nie nodig nie en kan eerder 'n "groen fluitjie" hê om aan te suig. Hierdie groen fluitjie het 'n pyndodende medikasie in (genoem Penthrox of metoksifluraan), wat jy gedurende die prosedure gebruik soos nodig.
Maak seker dat jy jou dokter vra wat beskikbaar is om jou gemakliker te maak tydens die prosedure, en praat met hulle oor wat jy dink die beste opsie vir jou sal wees.
Meer inligting oor beenmurgbiopsies kan by ons webblad hier gevind word
Jou limfoomselle het 'n ander groeipatroon en lyk anders as normale selle. Die graad van jou limfoom is hoe vinnig jou limfoomselle groei, wat die manier waarop jy onder 'n mikroskoop kyk, beïnvloed. Die grade is graad 1-4 (laag, intermediêr, hoog). As jy 'n hoërgraad limfoom het, sal jou limfoomselle die meeste anders lyk as normale selle, want hulle groei te vinnig om behoorlik te ontwikkel. 'n Oorsig van die grade is hieronder.
- G1 – lae graad – jou selle lyk na aan normaal, en hulle groei en versprei stadig.
- G2 – intermediêre graad – jou selle begin anders lyk, maar sommige normale selle bestaan, en hulle groei en versprei teen 'n matige tempo.
- G3 – hoë graad – jou selle lyk redelik anders met 'n paar normale selle, en hulle groei en versprei vinniger.
- G4 – hoë graad – jou selle lyk die meeste anders as normaal, en hulle groei en versprei die vinnigste.
Al hierdie inligting dra by tot die geheelbeeld wat jou dokter bou om te help besluit wat die beste tipe behandeling vir jou is.
Dit is belangrik dat jy met jou dokter praat oor jou eie risikofaktore sodat jy 'n duidelike idee kan hê van wat om van jou behandelings te verwag.
Wag vir resultate
Wag vir jou resultate kan 'n stresvolle en kommerwekkende tyd wees. Dit is belangrik om te praat oor hoe jy voel. As jy 'n vertroude vriend of familielid het, kan dit goed wees om met hulle te praat. Maar as jy nie voel jy kan met iemand in jou persoonlike lewe praat nie, praat met jou plaaslike dokter, hulle kan help om berading of ander ondersteuning te organiseer sodat jy nie alleen is terwyl jy deur die wagtye en behandeling vir GZL gaan nie.
U kan ook ons Limfoomsorgverpleegkundiges kontak deur op die Kontak Ons-knoppie onderaan die skerm te klik. Of as jy op Facebook is en ander pasiënte wat met limfoom leef wil verbind, kan jy by ons aansluit Limfoom Down Under bladsy.
Voordat u met behandeling begin
Gryssone limfoom is aggressief en kan vinnig versprei, so jy sal met behandeling moet begin kort nadat jy gediagnoseer is. Daar is egter 'n paar dinge wat u moet oorweeg voordat u met behandeling begin.
Vrugbaarheid
Sommige behandelings vir limfoom kan jou vrugbaarheid beïnvloed, wat dit moeiliker maak om swanger te raak of iemand anders swanger te maak. Dit kan gebeur met verskeie tipes antikankerbehandelings, insluitend:
- chemoterapie
- radioterapie (wanneer dit te jou bekken is)
- teenliggaamterapieë (monoklonale teenliggaampies en immuunkontrolepunt-inhibeerders)
- stamseloorplantings (as gevolg van die hoë dosis chemoterapie wat jy nodig het voor die oorplanting).
Vrae om jou dokter te vra
Behandeling vir grys sone limfoom (GZL)
Jou dokter sal al die inligting wat hulle het oorweeg wanneer hy besluit oor die beste behandelingsopsies om jou te bied. Dit sal insluit:
- die subtipe en stadium van jou limfoom
- enige simptome wat jy kry
- jou ouderdom en algehele welstand
- enige ander mediese probleme wat u het, en behandelings wat u daarvoor mag hê
- jou voorkeure sodra jy al die inligting het wat jy nodig het, en tyd gehad het om vrae te vra.
Algemene behandelingsopsies wat u aangebied kan word
- DA-EPOCH-R (dosisaangepaste chemoterapie insluitend etoposied, vinkristien, siklofosfamied en doksorubisien, 'n monoklonale teenliggaam genaamd rituximab, en 'n steroïde genaamd prednisoloon).
- radioterapie (gewoonlik na chemoterapie).
- Outoloë stamseloorplanting ('n stamseloorplanting wat jou eie stamselle gebruik). Dit kan beplan word vir nadat jou chemoterapie jou langer in remissie hou en moontlik keer dat die limfoom terugkom (terugval).
- Cliniese verhoor
Pasiëntvoorligting voordat u met behandeling begin
Sodra jy en jou dokter besluit het oor die beste behandelingsopsie sal jy inligting oor daardie spesifieke behandeling ontvang, insluitend die risiko's en voordele van die behandeling, die newe-effekte waarna jy moet uitkyk en aan jou mediese span rapporteer, en wat om te verwag van die behandeling.
Die mediese span, dokter, kankerverpleegster of apteker moet inligting verskaf oor:
- Watter behandeling sal jy kry.
- Algemene en ernstige newe-effekte wat jy kan kry.
- Wanneer om jou dokter of verpleegster te kontak om newe-effekte of bekommernisse aan te meld.
- Kontaknommers, en waar om by te woon in geval van nood 7 dae per week en 24 uur per dag.
Algemene newe-effekte van behandeling
Daar is baie verskillende newe-effekte van anti-kanker behandeling en dit hang af van die tipe behandeling wat jy het. Jou behandelende dokter en/of kankerverpleegkundige kan die newe-effekte van jou spesifieke behandeling verduidelik. Sommige van die meer algemene newe-effekte van behandelings word hieronder gelys. Jy kan meer oor hulle leer deur op hulle te klik.
- anemie (lae rooibloedselle wat suurstof om jou liggaam dra)
- Trombositopenie (lae bloedplaatjies wat jou bloedklonte help om kneusings en bloeding te stop)
- neutropenie (lae witbloedselle wat help om infeksie te beveg)
- Mondsere en maagsere
- Haar verlies (alopecia)
- Naarheid en braking
- Diarree of hardlywigheid
- Moegheid (moegheid of gebrek aan energie)
- Perifere neuropatie (veranderinge aan sensasies in jou hande, voete, geslagsdele)
- Verminderde vrugbaarheid.
Tweede-lyn behandeling vir terugval of vuurvaste GZL
Na behandeling sal jy waarskynlik in remissie gaan. Remissie is 'n tydperk waar jy geen tekens van GZL in jou liggaam het nie, of wanneer die GZL onder beheer is en nie behandeling benodig nie. Remissie kan vir baie jare duur, maar soms kan GZL terugval (terugkom). As dit gebeur sal jy meer behandeling nodig hê. Die volgende behandeling wat jy kry, sal 'n tweede-lyn behandeling wees.
In seldsame gevalle sal jy dalk nie remissie met jou eerste-lyn behandeling bereik nie. Wanneer dit gebeur, word die limfoom "refraktêr" genoem. As jy vuurvaste GZL het, sal jou dokter 'n ander tipe behandeling wil probeer. Dit word ook tweedelynbehandeling genoem, en baie mense sal steeds goed reageer op tweedelynbehandeling.
Die doel van tweedelynbehandeling is om jou (weer) in remissie te plaas en kan verskillende tipes chemoterapie, immunoterapie, geteikende terapie of stamseloorplanting insluit.
Hoe jou tweede-lyn behandeling besluit word
Ten tye van terugval sal die keuse van behandeling afhang van verskeie faktore, insluitend:
- Hoe lank jy in remissie was
- Jou algemene gesondheid en ouderdom
- Watter GZL-behandeling/s jy in die verlede ontvang het
- Jou voorkeure.
Kliniese proewe
Dit word aanbeveel dat enige tyd wat jy met nuwe behandelings moet begin, jy jou dokter vra oor kliniese proewe waarvoor jy dalk in aanmerking kan kom. Kliniese proewe is belangrik om nuwe medisyne te vind, of kombinasies van medisyne om die behandeling van GZL in die toekoms te verbeter.
Hulle kan jou ook 'n kans bied om 'n nuwe medisyne, kombinasie van medisyne of ander behandelings te probeer wat jy nie buite die proeftydperk sou kon kry nie.
Daar is baie behandelings en nuwe behandelingskombinasies wat tans in kliniese proewe regoor die wêreld getoets word vir pasiënte met beide nuut gediagnoseerde en teruggevalle GZL.
Wat om te verwag wanneer behandeling klaar is
Wanneer jy klaar is met jou behandeling, sal jou hematoloog jou steeds gereeld wil sien. Jy sal gereelde ondersoeke ondergaan, insluitend bloedtoetse en skanderings. Hoe gereeld jy hierdie toetse ondergaan, sal afhang van jou individuele omstandighede, en jou hematoloog sal vir jou kan sê hoe gereeld hulle jou wil sien.
Dit kan 'n opwindende tyd of 'n stresvolle tyd wees wanneer jy klaar is met behandeling – soms albei. Daar is geen regte of verkeerde manier om te voel nie. Maar dit is belangrik om met jou geliefdes te praat oor jou gevoelens en wat jy nodig het.
Ondersteuning is beskikbaar as jy dit moeilik vind om die einde van behandeling te hanteer. Praat met jou behandelende span – jou hematoloog of spesialis kankerverpleegster aangesien hulle jou dalk vir beradingsdienste binne die hospitaal kan verwys. Jou plaaslike dokter (algemene praktisyn – GP) kan ook hiermee help.
Limfoomsorgverpleegkundiges
Jy kan ook een van ons Limfoomsorgverpleegsters of e-pos stuur. Klik net op die "Kontak ons"-knoppie onderaan die skerm vir kontakbesonderhede.
Laat effekte
Soms kan 'n newe-effek van behandeling voortduur, of maande of jare ontwikkel nadat u die behandeling voltooi het. Dit word 'n genoem laat-effek. Dit is belangrik om enige laat-effekte aan jou mediese span te rapporteer sodat hulle jou kan hersien en jou kan adviseer hoe om hierdie effekte die beste te bestuur. Sommige laat effekte kan insluit:
- Veranderinge aan jou hartritme of struktuur
- Effekte op jou longe
- Perifere neuropatie
- Hormonale veranderinge
- Gemoed verander.
As jy enige van hierdie laat effekte ervaar, kan jou hematoloog of algemene praktisyn jou aanbeveel om 'n ander spesialis te sien om hierdie effekte te hanteer en jou lewenskwaliteit te verbeter. Dit is egter belangrik om alle nuwe of blywende effekte so vroeg as moontlik aan te meld vir die beste uitkomste.
Oorlewing - Lewe met en na kanker
'n Gesonde leefstyl, of 'n paar positiewe lewenstylveranderinge na behandeling kan 'n groot hulp vir jou herstel wees. Daar is baie dinge wat jy kan doen om jou te help om goed met GZ te leefL.
Baie mense vind dat hul doelwitte en prioriteite in die lewe verander na 'n kankerdiagnose of behandeling. Om te leer ken wat jou 'nuwe normaal' is, kan tyd neem en frustrerend wees. Verwagtinge van jou familie en vriende kan anders wees as joune. Jy voel dalk geïsoleerd, moeg of enige aantal verskillende emosies wat elke dag kan verander.
Hoofdoelwitte na behandeling vir jou GZL
- wees so aktief as moontlik in jou werk, gesin en ander lewensrolle
- verminder die newe-effekte en simptome van die kanker en die behandeling daarvan
- identifiseer en bestuur enige laat newe-effekte
- help om jou so onafhanklik as moontlik te hou
- verbeter jou lewenskwaliteit en handhaaf goeie geestesgesondheid.
Verskillende tipes kankerrehabilitasie kan vir jou aanbeveel word. Dit kan enige van 'n wye reeks beteken van dienste soos:
- fisiese terapie, pynbestuur
- voedings- en oefenbeplanning
- emosionele, loopbaan- en finansiële berading.
Dit kan ook help om met jou plaaslike dokter te praat oor watter plaaslike welstandsprogramme beskikbaar is vir mense wat van 'n kankerdiagnose herstel. Baie plaaslike gebiede hou oefen- of sosiale groepe of ander welstandsprogramme om jou te help om terug te keer na jou voorbehandeling self.
Opsomming
- Gryssone limfoom (GZL) is subtipe van nie-Hodgkin limfoom met kenmerke van beide Hodgkin en nie-Hodgkin limfoom.
- GZL begin in jou mediastinum (middel van jou bors), maar kan na enige deel van jou liggaam versprei.
- Simptome kan wees as gevolg van abnormale groei van B-selle wat in jou timus of limfknope van jou bors uitbrei en druk op jou longe of lugweë plaas.
- sommige simptome is algemeen in die meeste tipes limfoom - B-simptome moet altyd by u mediese span aangemeld word
- Daar is verskillende tipes behandeling vir GZL en jou dokter sal jou deur die beste opsies vir jou situasie praat.
- Newe-effekte kan begin kort nadat jy met behandeling begin het, maar jy kan ook laat-effekte kry. Beide vroeë en laat-effekte moet aan u mediese span gerapporteer word vir hersiening.
- Selfs stadium 4 GZL kan dikwels genees word, alhoewel jy dalk meer as een tipe behandeling nodig het om dit te bereik.
- Vra jou dokter wat jou kanse is om genees te word.
- Jy is nie alleen nie, spesialis of plaaslike dokter (GP) kan help om jou met verskillende dienste en ondersteuning te verbind. U kan ook ons Limfoomsorgverpleegkundiges kontak deur op die Kontak Ons-knoppie onderaan hierdie bladsy te klik.

